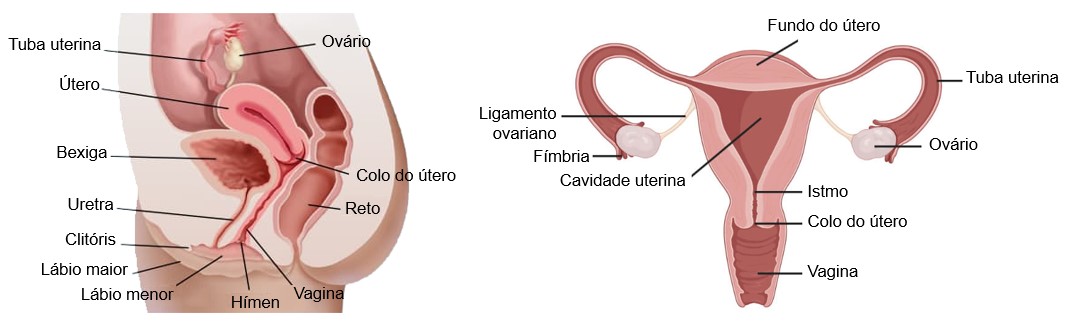
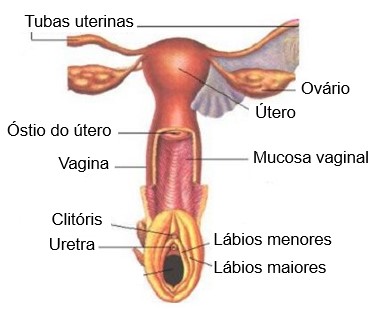
Sistema reprodutor feminino
O sistema reprodutor (ou genital) feminino é formado por:
- ovários,
- tubas uterinas (ovidutos ou trompas de Falópio),
- útero,
- vagina,
- genitália externa (vulva ou pudendo feminino);
- glândulas mamárias.
OBS.:
As glândulas mamárias são consideradas parte tanto do sistema genital feminino quanto do tegumento comum.
Os ovários, as gônadas femininas, são os órgãos genitais primários de uma mulher e, como os testículos masculinos, têm um propósito duplo: eles produzem o gameta feminino (ovócito secundário) e os hormônios sexuais: os estrogênios e a progesterona. Os órgãos acessórios (tubas uterinas, útero e vagina) transportam e também atendem às necessidades das células reprodutivas e do feto em desenvolvimento.
Os órgãos reprodutores internos estão dentro da pelve entre a bexiga urinária e o reto. O útero e a vagina estão na linha média, com os ovários de cada lado do útero. Um grupo de ligamentos mantém os órgãos reprodutores internos no lugar. Uma extensão do peritônio, o ligamento largo, se espalha para fora em ambos os lados do útero e se liga aos ovários e tubas uterinas.

Ovários
Os ovários (direito e esquerdo) são dois pequenos órgãos em forma de amêndoa com cerca de 2-3,5 cm de comprimento, 1-1,5 cm de largura e 1 cm de espessura, localizados próximos às paredes laterais da pelve.
Uma dobra peritoneal chamada mesovário (mesentério do ovário) liga cada ovário à superfície posterior do ligamento largo. Dois outros ligamentos estão associados ao ovário: o ligamento suspensor, que se estende do mesovário à parede corporal, e o ligamento ovariano, que liga o ovário à margem superior do útero.
Os ovários são irrigados pelas artérias ovarianas, ramos da aorta abdominal, e pelo ramo ovárico das artérias uterinas. As artérias ovarianas, veias e nervos atravessam o ligamento suspensor e entram no ovário pelo mesovário.
OBS.:
Relembrando, o peritônio é a maior membrana serosa do corpo. Ela reveste o interior do abdômen, abrangendo e protegendo todos os órgãos nele contidos (como por exemplo, estômago, intestinos, fígado, ovários, entre outros).
Os ovários são órgãos dinâmicos encarregados de proporcionar um ambiente ideal para a produção de hormônios e liberação do gameta feminino. Nos ovários, estão contidos milhares de folículos ovarianos (folículo é conjunto do ovócito e das células que o envolvem), que constituem sua unidade básica estrutural e funcional.
As funções dos ovários são:
- produção de gametas femininos;
- secreção de estrógenos e progesterona (hormônios esteroides femininos);
- regulação do crescimento pós-natal dos órgãos reprodutores;
- desenvolvimento das características sexuais secundárias.
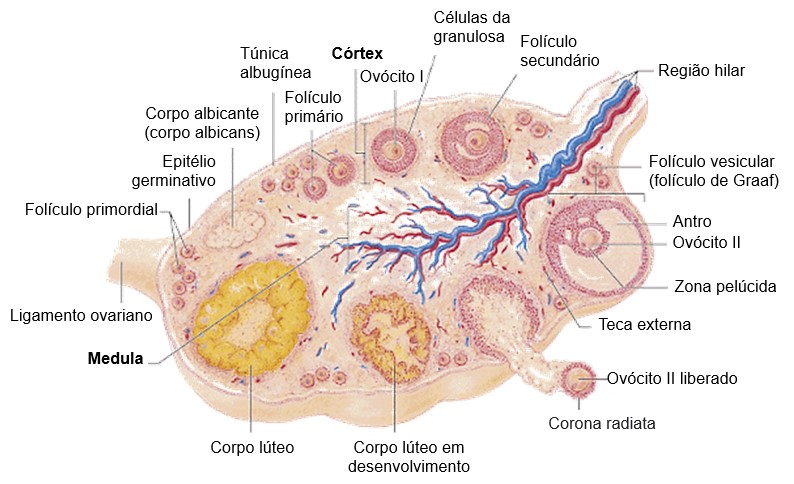
Histologia ovariana
A sua superfície ovariana é recoberta por uma camada de epitélio simples que varia de pavimentoso (ou escamoso) a cúbico baixo, denominado epitélio germinativo. Sob o epitélio germinativo há uma camada de tecido conjuntivo denso, a túnica albugínea, que é responsável pela cor esbranquiçada do ovário.
Abaixo da túnica albugínea há uma região chamada córtex (ou região cortical), na qual predominam os folículos ovarianos. Cada folículo consiste em um ovócito (ver Ovogênese) envolvido por uma ou mais camadas de células foliculares, também chamadas células da granulosa. Os folículos se localizam no tecido conjuntivo (estroma) da região cortical. A parte mais interna do ovário é a medula (ou região medular), que contém tecido conjuntivo frouxo com nervos, vasos linfáticos e vasos sanguíneos que alcançam o ovário através do hilo ou região hilar.
Assim, do ponto de vista funcional, os ovários consistem em:
- um córtex externo, que contém folículos de diferentes tamanhos e seus remanescentes apoptóticos incluídos no tecido conjuntivo;
- uma medula interna, que contém tecido conjuntivo com numerosos vasos sanguíneos, vasos linfáticos, nervos e células hilares, que contribuem para a produção de androgênios em pequena quantidade, principalmente testosterona.
OBS.:
Nos ovários, a região hilar é aquela por onde os vasos sanguíneos, os vasos linfáticos e os nervos do mesovário entram e saem do órgão. Ela contém também células que produzem androgênios (hormônios masculinos) em pequena quantidade – as células hilares.
Foliculogênese
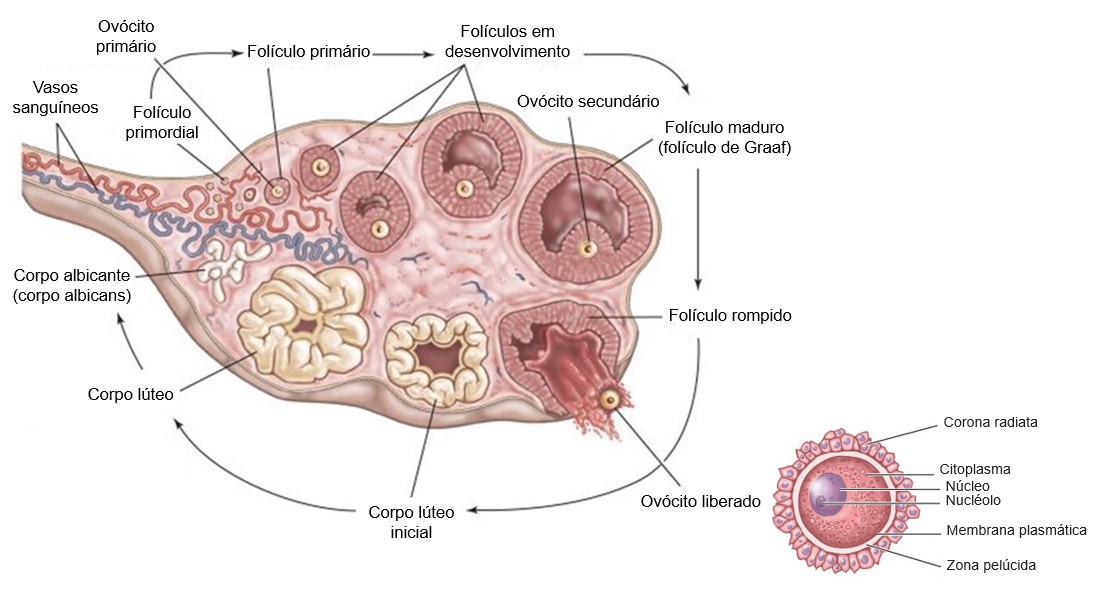
A foliculogênese ovariana (formação dos folículos ovarianos) é um processo complexo que consiste desde desenvolvimento de folículos primordiais até o estágio de folículo maduro.
Resumidamente, a formação dos folículos ovarianos começa antes do nascimento e seu desenvolvimento e maturação prosseguem, de modo ininterrupto, desde a puberdade até o final da vida reprodutiva da mulher. Nos ovários há, portanto, uma quantidade variável de folículos, dependendo da idade da mulher. A maioria desses folículos está "em repouso" – são folículos primordiais formados durante a vida fetal e que nunca sofreram nenhuma transformação. A partir da puberdade, durante o desenvolvimento folicular, as células epiteliais diferenciam-se em células da granulosa, e uma camada de células do estroma ovariano transforma-se em células da teca. Uma espessa camada amorfa, chamada zona pelúcida, é secretada e envolve todo o ovócito. Nos folículos maiores e mais maduros começa a se acumular um líquido claro entre as células foliculares, que se reorganizam e formam uma grande cavidade, o antro folicular. Um pequeno grupo de células foliculares envolve o ovócito, constituindo a corona radiata ou coroa radiada. A ovulação consiste na ruptura de parte da parede do folículo maduro e a consequente liberação do ovócito, que será capturado pela extremidade dilatada da tuba uterina.
Etapas da foliculogênese
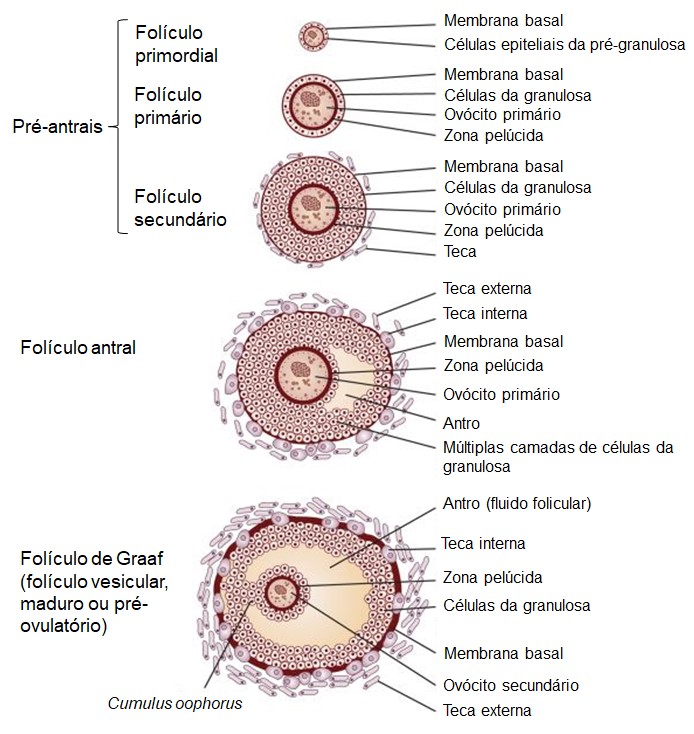
Os folículos primordiais contém um ovócito primário (ver Ovogênese) circundado por células epiteliais da pré-granulosa, separadas do estroma ovariano por uma membrana basal. Quando uma criança do sexo feminino nasce, cada ovócito primário está circundado por camada única de células da granulosa, sendo denominado folículo primário unilaminar,. Durante toda a infância, acredita-se que as células da granulosa forneçam a nutrição necessária para o ovócito, além de secretar um fator inibidor da maturação dos ovócitos, que mantém os mantém em seu estado primordial, detendo-o na prófase I da meiose por todo esse período de tempo.
A seguir, após a puberdade, quando os hormônios gonadotróficos (FSH e LH) da adenohipófise começam a ser secretados em grandes quantidades, todo o ovário, juntamente com alguns de seus folículos, começam a crescer. A primeira fase do crescimento folicular consiste em aumento moderado do próprio ovócito primário, cujo diâmetro aumenta por duas a três vezes. Segue-se, então, o crescimento de camadas adicionais de células da granulosa, e, nesse estágio, o folículo passa a ser conhecido como folículo primário multilaminar. Uma camada amorfa chamada de zona pelúcida, composta de várias glicoproteínas, começa a ser secretada e envolve todo o ovócito (acredita-se que o ovócito e as células foliculares contribuam para a síntese da zona pelúcida). Parte do processo de desenvolvimento até esse estágio pode ocorrer na ausência de FSH e de LH, mas o desenvolvimento posterior não é possível sem a presença desses dois hormônios.
As células da granulosa continuam a proliferar em várias camadas, formando folículos secundários com várias camadas. Uma espessa zona pelúcida é secretada, e o estroma situado imediatamente em volta dos folículo se modifica para formar as tecas foliculares, com duas camadas – a teca interna e a teca externa. As células da teca interna, quando completamente diferenciadas, secretam androstenediona, um precursor de andrógenos que é transferido para as células foliculares (da granulosa) para a produção de testosterona. A testosterona é em seguida convertida a estradiol (um estrogênio) por uma enzima aromatase (as células foliculares não apresentam as enzimas necessárias para a produção direta de estrógenos). A teca externa é uma camada de tecido conjuntivo altamente vascularizado semelhante a uma cápsula, contínua com o estroma ovariano.
Após a fase proliferativa inicial de crescimento, que dura alguns dias, a massa de células da granulosa secreta o líquido folicular que contém altas concentrações de estrogênio. Em consequência do acúmulo desse líquido, surge um antro no interior da massa de células da granulosa. Durante a reorganização das células da granulosa para formar o antro, algumas células dessa camada se concentram em determinado local da parede do folículo, formando um pequeno espessamento, o cumulus oophorus, que serve de apoio para o ovócito. Além disso, um pequeno grupo de células foliculares envolve o ovócito, constituindo a corona radiata (ou coroa radiada). Este conjunto de células acompanha o ovócito quando este abandona o ovário por ocasião da ovulação.
Uma vez formado o antro, as células da granulosa e as células da teca proliferam ainda mais rapidamente, a velocidade de secreção aumenta, e cada um dos folículos em crescimento transforma-se em folículo antral. O crescimento inicial do folículo primário até o estágio antral é estimulado principalmente pelo FSH. A seguir, ocorre crescimento acelerado do folículo antral, resultando na formação de um folículo muito maior, denominado folículo vesicular, folículo maduro, folículo pré-ovulatório ou folículo de Graaf.
Normalmente, durante cada ciclo, um folículo antral cresce muito mais que os outros e se torna o folículo dominante, que pode alcançar o estágio mais desenvolvido de crescimento e prosseguir até a ovulação. Quando alcança seu máximo desenvolvimento, esse folículo é chamado folículo maduro, pré-ovulatório ou folículo de Graaf. A ovulação consiste na ruptura de parte da parede do folículo maduro e a consequente liberação do ovócito secundário (ver Ovogênese), que será capturado pela extremidade dilatada da tuba uterina. Os outros folículos, pertencentes ao grupo que estava crescendo com certa sincronia, entram em atresia (células foliculares e ovócitos morrem e são eliminados por células fagocíticas).
Tubas uterinas
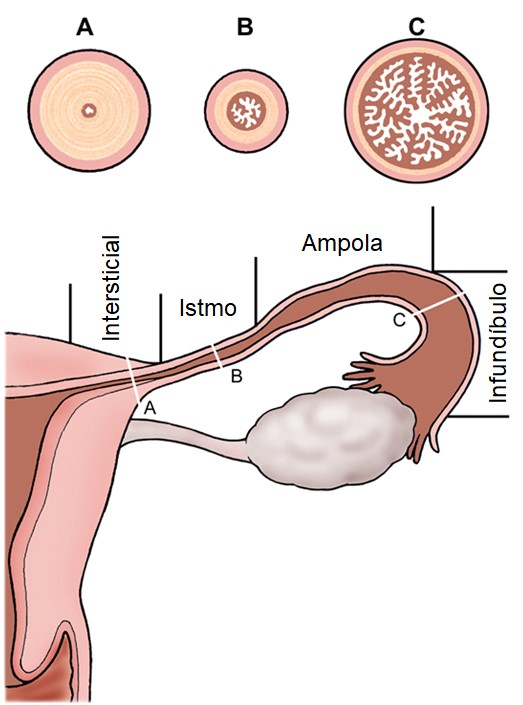
As tubas uterinas, também conhecidas como trompas de Falópio ou ovidutos, são estruturas ocas em pares de comprimento variável entre 7-12 cm e 1-4 mm de diâmetro. Elas recebem o ovócito ovulado e são o local onde a fertilização geralmente ocorre.
As tubas uterinas são divididas em quatro regiões anatômicas:
- a porção intersticial, que é o segmento medial mais estreito no miométrio;
- o istmo, que é o segmento reto estreito mais próximo da parede uterina;
- a ampola, que é o segmento largo e tortuoso lateral ao istmo e compreende pelo menos metade do comprimento do tubo (a fertilização em geral ocorre nessa região);
- o infundíbulo, estrutura aberta em forma de funil com projeções ciliadas semelhantes a dedos chamadas de fímbrias, que caem sobre o ovário.
O suprimento de sangue provém das artérias uterinas e ovarianas.
Diferentemente do sistema masculino de ductos, o qual é contínuo com os túbulos dos testículos, as tubas uterinas têm pouco ou nenhum contato real com os ovários. Contudo, elas contêm camadas de músculo liso, e sua mucosa muito pregueada e espessa contém células ciliadas e não-ciliadas. Assim, elas se dobram sobre os ovários e o batimento dos cílios nas fímbrias cria correntes para capturar os ovócitos em direção ao útero por uma combinação de peristalse muscular e batimento dos cílios. As células não-ciliadas da mucosa, por sua vez, possuem microvilosidades densas e produzem uma secreção que mantém o ovócito (e o espermatozoide, se estiver presente) úmido e nutrido.
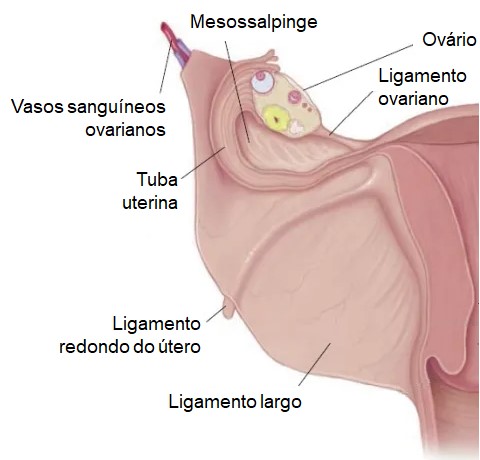
Externamente, as tubas uterinas são cobertas por peritônio visceral e sustentadas ao longo de seu comprimento por um mesentério curto (parte do ligamento largo) chamado de mesossalpinge.
Útero
O útero um órgão muscular oco, com paredes grossas, que tem as função de receber, reter e nutrir o óvulo fertilizado. Também oferece proteção mecânica, sustentação nutricional e remoção de resíduos para o embrião em desenvolvimento (semanas 1 a 8) e para o feto (desde a semana 9 até o parto). Além disso, as contrações da musculatura da parede uterina são importantes na expulsão do feto no momento do nascimento.
O útero tem a forma de uma pera com aproximadamentede 7,5 cm de comprimento e diâmetro máximo de 5 cm. Pesa entre 30 e 40 g e está localizado na pelve, anterior ao reto e superior e posterior à bexiga urinária, sendo sustentado pelo ligamento largo, pelos ligamentos redondos e pelos ligamentos uterossacros (sacrouterinos ou retouterinos).
Além dos ligamentos, músculos esqueléticos do assoalho pélvico sustentam o útero inferiormente. Se esses músculos ficarem enfraquecidos (como por exemplo, durante o parto), o útero pode estender-se inferiormente na vagina, uma condição chamada prolapso uterino.
A porção maior do útero é conhecida como corpo do útero. A região arredondada (em forma de cúpula) localizada superiormente à entrada das tubas uterinas é o fundo. O corpo termina em uma constrição conhecida como istmo do útero. O colo do útero (ou cérvix) é a porção inferior que se estende do istmo até a vagina e se se comunica com a vagina através do óstio do útero (óstio externo).
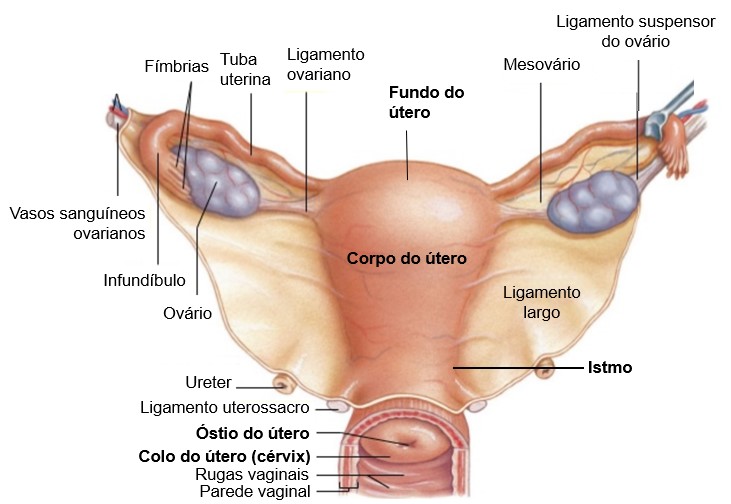
A mucosa do canal do colo do útero contém glândulas cervicais que secretam um muco que enche o canal do colo do útero (canal cervical) e cobre o óstio do útero, provavelmente para bloquear a entrada de bactérias da vagina para o útero. O muco cervical também bloqueia a entrada de espermatozoides, exceto no meio do ciclo, quando ele se torna menos viscoso e permite que os espermatozoides o atravessem.
A parede do útero é relativamente espessa e composta por três camadas:
- perimétrio, uma camada serosa delgada mais externa;
- miométrio (músculo uterino), camada intermediária e mais volumosa, composta por feixes entrelaçados de músculo liso que contraem ritmicamente durante o nascimento para expulsar o bebê do corpo materno;
- endométrio, camada mucosa que reveste a cavidade uterina.
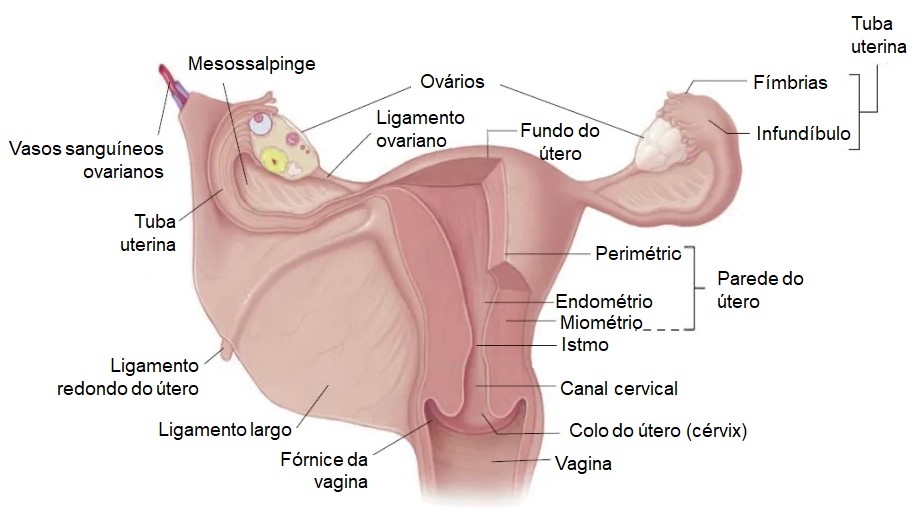
O endométrio é composto por duas camadas: uma fina camada basal profunda, que é contínua com o miométrio, e uma camada funcional mais espessa e superficial. A camada funcional é assim chamada porque ela passa por mudanças e descamação durante o ciclo menstrual feminino e, se ocorrer a fertilização, o embrião jovem penetra esta camada (implanta) e reside ali pelo resto de seu desenvolvimento.
Veja também:
- Útero: entenda o papel desse órgão na saúde da mulher e quando retirá-lo.
Vagina
A vagina é o órgão feminino da cópula, que recebe o pênis durante a relação sexual. Ela também serve como passagem para eliminação do fluxo menstrual para o exterior e atua como canal de parto (via de passagem do feto durante o nascimento).
A vagina é um tubo muscular elástico que se estende do colo do útero até o exterior do corpo, no vestíbulo, um espaço limitado pelos lábios menores (ou pequenos lábios) da genitália externa. A vagina tem um comprimento de cerca de 7,5 a 10 cm. Porém, como é muito distensível, seu comprimento e sua largura podem aumentar bastante durante a excitação sexual e, principalmente, durante o parto.
A parede da vagina de uma mulher adulta é constituída por:
- uma camada externa de tecido conjuntivo denso, a adventícia, rica em espessas fibras elásticas, que une a vagina aos tecidos circunvizinhos e lhe permite grande elasticidade;
- uma camada muscular intermediária, composta principalmente por conjuntos longitudinais de fibras musculares lisas (há também alguns pacotes circulares, especialmente na parte mais interna, próximo à mucosa), que permitem que a vagina aumente de tamanho para acomodar o pênis durante o coito e estique significativamente durante o parto;
- uma membrana mucosa interna, que consiste em epitélio pavimentoso (escamoso) estratificado úmido que forma uma camada superficial de proteção (pode conter uma pequena quantidade de queratina).
OBS.:
Na mulher adulta, sob o estímulo de estrógenos, o epitélio da mucosa vaginal sintetiza e acumula grandes quantidades de glicogênio, que é depositado no lúmen da vagina quando as células do epitélio vaginal descamam. Bactérias da vagina metabolizam o glicogênio e produzem ácido láctico, responsável pelo pH da vagina, que é normalmente baixo (ácido). O ambiente ácido tem uma ação protetora contra alguns microrganismos patogênicos. Entretanto, em adolescentes, esse ambiente tende a ser alcalino, predispondo as adolescentes sexualmente ativas às infecções sexualmente transmissíveis (IST).
Como a mucosa vaginal não tem glândulas, a lubrificação durante o ato sexual é proveniente principalmente de:
- muco cervical, especialmente se a relação sexual ocorrer no meio do ciclo;
- muco secretado pelas glândulas vestibulares: glândulas vestibulares maiores ou glândulas de Bartholin (homólogas às glândulas bulbouretrais no homem), situadas a cada lado do vestíbulo, e glândulas vestibulares menores, que se localizam mais frequentemente ao redor da uretra (glândula de Skene) e do clitóris.
A parede vaginal é inervada por ramos do nervo pudendo, o qual contribui para o prazer sexual e o orgasmo durante a relação sexual.
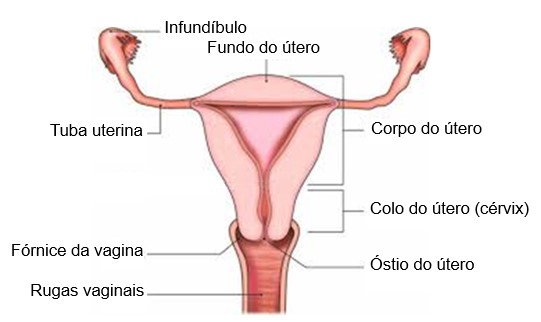
Sulcos longitudinais, chamados colunas, estendem-se pelo comprimento das paredes anterior e posterior da vagina, e várias nervuras transversais, chamadas rugas vaginais, estendem-se entre as colunas anteriores e posteriores. A parte superior, o fórnice, está ligada aos lados do colo do útero, de modo que uma parte do colo se estende para dentro da vagina.
Em mulheres virgens (aquelas que nunca tiveram relações sexuais), uma fina membrana mucosa, chamada hímen, cobre a abertura vaginal (óstio da vagina). Por vezes, o hímen fecha completamente a abertura vaginal (uma condição chamada hímen imperfurado), e deve ser removido para permitir o fluxo menstrual. Mais comumente, ele é perfurado por um ou vários orifícios (aberturas), que são geralmente muito ampliados durante a primeira relação sexual, tendendo a se romper nas primeira relações.
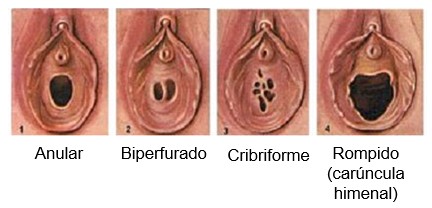
O hímen é muito vascularizado e tende a sangrar quando é rompido durante a primeira relação sexual com penetração. Porém, o hímen pode ser perfurado mais cedo na vida de uma mulher jovem, como durante o exercício físico extenuante (como em bicicleta, por exemplo). Assim, a ausência de um hímen intacto não indica, necessariamente, que uma mulher teve relações sexuais, como se pensava anteriormente.
Veja também:
- 10 mudanças que acontecem na sua vagina quando você passa dos 30 anos.
- Para que serve o hímen nas mulheres? Sabia que existem vários tipos?
- Vagina não é vulva, e a sua é única! Aprenda mais com estas 6 curiosidades.
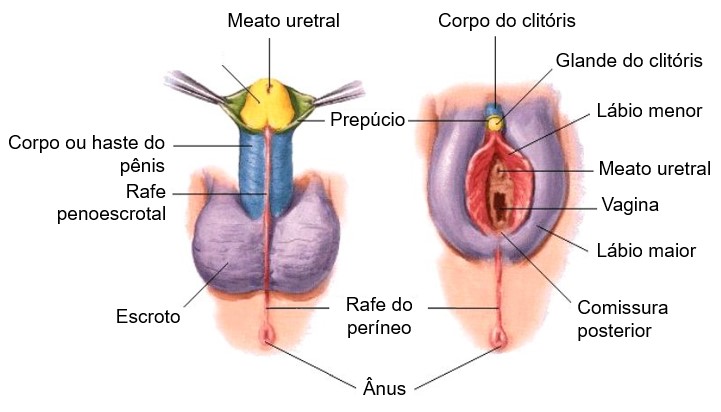
Genitália externa
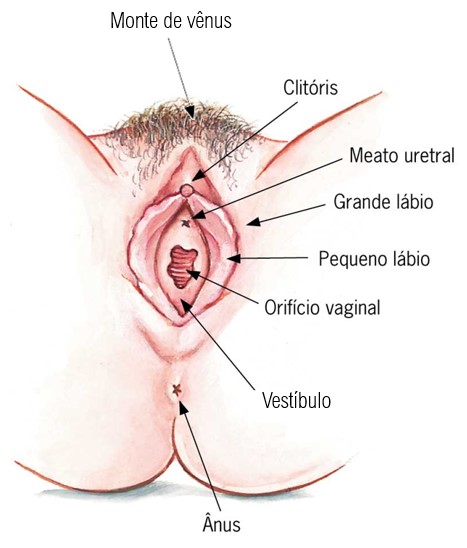
As estruturas genitais femininas que se localizam externamente à vagina são chamadas em conjunto de genitália externa, vulva ou pudendo. Elas são abundantemente providas de terminações nervosas sensoriais táteis, além de corpúsculos de Meissner e de Pacini, que contribuem para a fisiologia do estímulo sexual.
A genitália externa inclui:
- monte de vênus (monte pubiano, monte do púbis ou monte púbico),
- lábios: lábios maiores (ou grandes lábios) e lábios menores (ou pequenos lábios);
- algumas glândulas que se abrem no vestíbulo, espaço entre os lábios menores que contém as aberturas externas (óstios, orifícios ou meatos) da uretra, da vagina e dos ductos das glândulas vestibulares maior e menor.
- clitóris.
O monte de vênus ((monte do púbis ou monte púbico) é uma área de tecido adiposo arredondada (proeminência gordurosa arredondada) situada sobre a sínfise púbica. Após a puberdade, essa área é coberta com pelos pubianos.
Dispondo-se posteriormente a partir do monte de vênus estão duas dobras alongadas de tecido adiposo e pele cobertas por pelos, os lábios maiores (ou grande lábios). Eles são os correspondentes femininos, ou homólogos, ao escroto masculino (isto é, eles derivam do mesmo tecido embrionário). Os lábios maiores circundam os lábios menores (ou pequenos lábios), duas dobras de pele sem pelos que delimitam o vestíbulo. Glândulas sebáceas e sudoríparas estão nas superfícies internas e externas dos lábios menores.
Ao lado da abertura vaginal estão as glândulas vestibulares maiores, do tamanho de uma ervilha e homólogas às glândulas bulbouretrais nos homens, enquanto ao ao redor da uretra e do clitóris encontram-se as glândulas vestibulares menores. Todas essas glândulas secretam muco para o vestíbulo e auxiliam a mantê-lo úmido e lubrificado, facilitando a relação sexual.
O clitóris e o pênis também são homólogos em origem embrionária e estrutura histológica. O clitóris é formado por dois corpos eréteis que terminam em uma glande clitoriana rudimentar e um prepúcio. O clitóris é ricamente inervado com terminações nervosas sensíveis ao toque, e se torna cheio de sangue e ereto durante a estimulação tátil, contribuindo para a excitação sexual feminina.
Glândulas mamárias
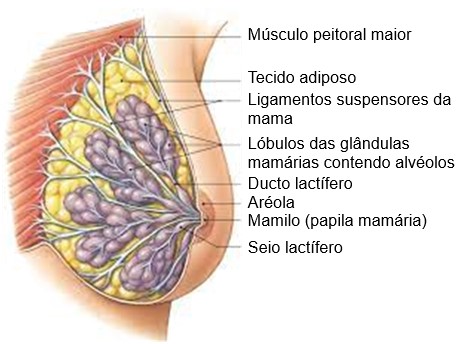
As glândulas mamárias são glândulas sudoríferas modificadas que produzem leite. Estão localizadas nas mamas, em ambos os sexos, mas são funcionais apenas nas mulheres, uma vez que suas funções primordiais são a secreção e a ejeção de leite. Essas funções, chamadas de lactação, estão associadas à gravidez e ao parto. A produção de leite é amplamente estimulada pelo hormônio prolactina, da adenohipófise, com contribuições da progesterona e dos estrogênios. A ejeção do leite é estimulada pela ocitocina, que é secretada pela neurohipófise, em resposta à sucção de um bebê durante a amamentação.
As mamas se situam sobre os músculos peitoral maior e serrátil anterior e são fixadas a eles por uma camada de tecido conjuntivo. Cada mama tem uma projeção central circular proeminente e pigmentada, o mamilo (ou papila mamária), com uma série de aberturas estreitamente espaçadas de ductos chamados ductos lactíferos, de onde emerge o leite. Os mamilos são muito sensíveis à estimulação tátil e contêm células musculares lisas que se contraem, fazendo o mamilo tornar-se intumescido em resposta à estimulação. Essas células musculares lisas respondem a estímulos como toque, frio e excitação sexual.
A área circular de pele pigmentada que circunda o mamilo é chamada de aréola da mama. Essa região parece rugosa porque contém glândulas sebáceas modificadas chamadas glândulas areolares (ou glândulas de Montgomery). Secreções dessas glândulas lubrificam e protegem o mamilo e a aréola do atrito durante a amamentação.
Internamente, cada glândula mamária consiste em 15 a 20 lobos ou compartimentos glandulares dispostos radialmente e separados por tecido adiposo (gordura que confere forma à mama) e faixas de tecido conjuntivo, chamadas ligamentos suspensores da mama (ligamentos de Cooper), que dão sustentação à mama.
Os lobos de cada glândula mamária formam uma massa cônica, com o mamilo localizado no ápice. Cada lobo tem um único ducto lactífero, que se abre de forma independente dos outros ductos mamários sobre a superfície do mamilo. Logo abaixo da superfície, cada ducto lactífero aumenta e forma um pequeno seio lactífero fusiforme, onde o leite se acumula durante a ejeção láctea.
Em cada lobo encontram-se lóbulos menores, nos quais são encontradas glândulas secretoras de leite chamadas alvéolos (nas glândulas mamárias de mulheres não lactantes, apenas o sistema de ductos está presente). Células mioepiteliais que cercam os alvéolos se contraem para ejetar (expelir) o leite. O ducto lactífero que supre um lobo se subdivide para formar ductos menores, e cada um deles supre um lóbulo. Assim, quando o leite é produzido, passa dos alvéolos para uma série de túbulos que drenam em direção ao mamilo (papila mamária).
OBS.:
Os ligamentos suspensores da mama (ligamentos de Cooper) ficam mais frouxos com a idade ou com o esforço excessivo, como ocorre em exercícios prolongados ou em exercícios aeróbicos de alto impacto. O uso de um sutiã com boa sustentação retarda esse processo e ajuda a manter a resistência dos ligamentos suspensores.
A estrutura histológica das glândulas mamárias varia de acordo com o sexo, a idade e o estado fisiológico. Antes da puberdade, a estrutura geral das mamas é semelhante em ambos os sexos. As mamas aparecem como leves elevações no peito e possuem um sistema glandular rudimentar, que consiste principalmente em ductos com alvéolos esparsos.
Com o início da puberdade, conforme a influência de estrogênios e progesterona se intensifica, as mamas femininas começam a crescer e a se desenvolver. O sistema de ductos amadurece e a gordura é depositada, o que aumenta o tamanho da mama. A aréola da mama e o mamilo também aumentam e se tornam mais fortemente pigmentados. Aumento da sensibilidade ou dor nas mamas geralmente acompanha esse crescimento.
Os homens muitas vezes experimentam as mesmas sensações durante a puberdade precoce, e suas mamas podem até mesmo desenvolver pequenos inchaços; no entanto, em geral, esses sintomas desaparecem rapidamente. Em raras ocasiões, as mamas de um homem podem crescer em demasia, uma condição chamada ginecomastia.
