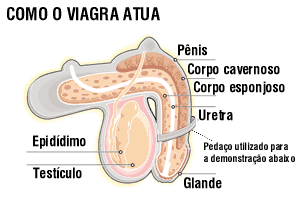
Mecanismo de ereção e impotência
A disfunção erétil, conhecida também por impotência, é a incapacidade de se obter ou manter uma ereção adequada para a prática da relação sexual. Não deve ser confundida com a falta ou diminuição no desejo sexual (libido), nem como dificuldade em ejacular ou em atingir o orgasmo. Milhões de homens passam por esse problema. As estatísticas mostram uma incidência de 5% nos homens aos 40 anos e até 25% aos 65 anos.
O homem apresenta, normalmente, de 3 a 5 ereções por noite, sem se dar conta, o que é importante para oxigenar o pênis e quase todos os homens sexualmente ativos já experimentaram um episódio de impotência pelo menos uma vez na vida.
O pênis só se enche de sangue se o organismo produzir uma substância chamada óxido nítrico, que dispara uma cascata de reações químicas que relaxam as artérias dos tecidos eréteis do pênis (ver ereção em Ato sexual masculino). Relaxados, esses vasos e os corpos cavernoso e esponjoso ficam abertos para a entrada de sangue. A deficiência de ereção ocorre quando não há esse relaxamento (o que medicamentos como o Viagra tentam corrigir).
A disfunção erétil pode ser decorrente de andropausa, distúrbios orgânicos ou psíquicos. Lesões na medula espinhal, traumatismo craniano, acidentes vasculares, diabetes e doenças que acometam o sistema nervoso (Parkinson, esclerose múltipla, entre outras) são capazes de reduzir a função neural, podendo levar a disfunção erétil.
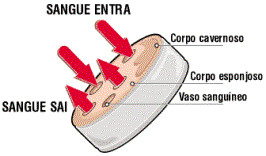
Pênis saudável em repouso
Quando o pênis está relaxado e não há nenhum tipo de excitação sexual, a quantidade de sangue que entra pelos vasos sanguíneos do corpo esponjoso é a mesma que sai.
Mecanismo que impede a ereção
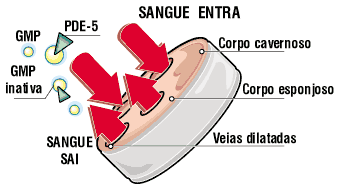
Relembrando, quando o sistema nervoso central (SNC) recebe um estímulo sexual, a excitação das fibras parassimpáticas que retornam dos nervos eretores provoca liberação de óxido nítrico (NO). O NO ativa a enzima guanilato ciclase, resultando em aumento do nível de monofosfato cíclico de guanosina (GMPc), o qual provoca dilatação arteriolar no pênis, com consequente enchimento dos vasos dos corpos cavernoso e esponjoso com sangue.
Mas a enzima PDE-5 (fosfodiesterase-5) pode estragar tudo, inativando o GMPc. Quando isso ocorre, a mesma quantidade de sangue que entra, sai do pênis e ele não fica ereto o suficiente para a penetração.
Para maiores informações, consulte:
- ANDERSSON, K.-E. Mechanisms of penile erection and basis for pharmacological treatment of erectile dysfunction. Pharmacological Reviews 2011; 63(4) 811-859.
Tratamentos para a impotência
Viagra (sildenafila), Levitra (vardenafila) e Cialis (tadalafila)
Os princípios ativos sildenafila, vardenafila e tadalafila agem de forma semelhante no organismo, bloqueando o mecanismo da enzima fosfodiesterase-5, a qual inativa o GMPc. Assim, por impedir a destruição de GMPc, permitem que ele se acumule e permaneça ativo por mais tempo. Desse modo, os vasos do corpo esponjoso se dilatam para o sangue entrar até o ponto de expandir o tecido erétil e comprimir as veias que fazem o sangue sair do pênis. Contudo, apesar de essas drogas prolongarem a ereção, resolvendo o drama da impotência, o estímulo sexual que inicia todo o processo é fundamental para a ereção.
Vasomax e Vigamed (fentolamina)
Com o Vasomax ou o Vigamed, entra em ação o princípio ativo fentolamina, que atua bloqueando os receptores alfa-adrenérgicos (que causam vasoconstrição nos vasos sanguíneos penianos). A ação da fentolamina consiste no relaxamento da musculatura lisa trabecular cavernosa e na dilatação das artérias penianas, o que permite o aumento do fluxo sanguíneo arterial ao corpo cavernoso, levando à ereção. Ocorre uma ligeira tumefação na glande e no corpo esponjoso.
Uprima (apomorfina)
O Uprima, com o princípio ativo apomorfina, age diretamente no cérebro, estimulando a produção mais elevada do neurotransmissor dopamina, com o objetivo de aumentar o desejo sexual no momento da relação e, dessa forma, estimular a ereção.
Próteses penianas
As próteses penianas são dispositivos, com formato cilíndrico, que são implantados no interior de cada um dos dois corpos cavernosos do pênis, para proporcionar rigidez peniana suficiente para a realização do ato sexual. Elas são também consideradas opções terapêuticas válidas para o tratamento da disfunção erétil, mas usualmente só são utilizadas em pacientes portadores de disfunção erétil de origem orgânica, e como opção final. Atualmente existem basicamente dois tipos de próteses:
- semi-rígidas ou maleáveis
- infláveis ou hidráulicas
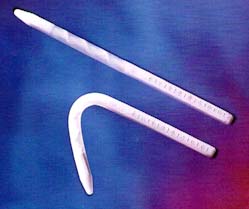
As próteses semi-rígidas ou maleáveis são confeccionadas em silicone, contendo no seu interior um cabo de fios de prata, aço ou outra liga metálica, o que confere boa rigidez e ao mesmo tempo maleabilidade, permitindo que sejam dobradas para ficarem sob a roupa íntima e esticadas na posição para o ato sexual. Uma das vantagens deste tipo de prótese é a maior facilidade do implante, além de um custo menor quando comparado às próteses infláveis.
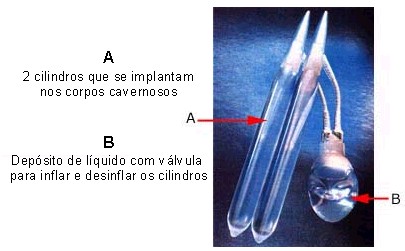
As próteses infláveis ou hidráulicas possuem uma capa externa de silicone que permite o influxo de soro fisiológico para o seu interior; seu enchimento promove a rigidez peniana. Essas próteses possuem três componentes:
- as próteses propriamente ditas (cilindros), que são implantadas dentro de cada corpo cavernoso;
- uma bomba, que é implantada no interior da bolsa escrotal e que, por meio de sua compressão, transfere o soro fisiológico para o interior dos cilindros;
- reservatório do soro fisiológico, que pode estar na base dos cilindros da prótese (modelo de dois volumes) ou em um reservatório distante das próteses (modelo de três volumes).
Ambos os tipos e modelos de próteses penianas (semi-rígidas ou infláveis) são efetivos em proporcionar rigidez peniana, porém as infláveis são consideradas mais fisiológicas por melhor reproduzir os estados de flacidez e rigidez penianas, embora possuam um índice de falha do mecanismo hidráulico ao redor de 10% e serem mais caras, na ordem de 10 a 20 vezes em relação às maleáveis.
O êxito de um implante de prótese peniana está diretamente ligado aos seguintes aspectos:
- autoestima do paciente,
- satisfação pessoal do paciente e da parceira,
- técnica cirúrgica correta,
- cuidados no pré e pós-operatório.
É muito importante que não se crie falsas expectativas no paciente ou sua parceira, discuta-se o tipo de prótese a ser implantado, a possibilidade de perda de sensibilidade na glande e algumas vezes uma diminuição do volume ou do tamanho do pênis.
Entre as complicações podemos encontrar:
- infecção local (2 a 10% dos casos),
- falhas mecânicas da prótese (4% dos casos),
- lesões dos corpos cavernosos com saída da prótese.
Quando bem indicada, as complicações do implante de prótese peniana diminuem bastante e os índices de satisfação dos pacientes são altos, variando de 66 a 92%.
Veja também:
- 'Melzinho do amor' oferece graves riscos à saúde, alerta Unicamp.
- Sildenafila trata, mas não cura a disfunção erétil, e não aumenta a libido.
- Tadalafila: uso auxilia na disfunção erétil e no aumento de próstata.
Esteroides anabolizantes
Os esteroides anabolizantes (EA), também conhecidos como esteroides androgênicos anabólicos (EAA) ou simplesmente anabolizantes, são análogos sintéticos da testosterona, manipulados laboratorialmente para maximizar seus efeitos anabólicos e minimizar seus efeitos androgênicos.
Estas substâncias sintéticas têm sido utilizadas na medicina há pelo menos cinco décadas e sua indicação terapêutica está associada aos tratamentos de:
- hipogonadismo, para aumentar a concentração de testosterona e derivados essenciais ao desenvolvimento e manutenção de características sexuais masculinas;
- casos de puberdade e crescimento retardados;
- micropênis neonatal;
- deficiência androgênica parcial em homens idosos;
- deficiência androgênica secundária a doenças crônicas;
- deficiência no metabolismo proteico.

Todavia, com o uso de doses suprafisiológicas de esteroides anabolizantes (abuso ou uso abusivo), em combinação com o levantamento de peso intensivo e a nutrição adequada, os usuários podem aumentar muito sua massa muscular, muitas vezes além dos limites atingíveis por meios naturais. Assim, durante décadas, atletas de elite usaram o esses hormônios para melhorar o desempenho. A influência de tais substâncias sobre o desempenho atlético de homens (em modalidades que exigiam força) e de mulheres (em praticamente todas as modalidades) foi evidenciada após a introdução de alguns controles antidoping, em 1989, pelo Comitê Olímpico Internacional (COI).

Atualmente, no entanto, a maioria dos usuários não são atletas competitivos, mas simplesmente indivíduos que querem parecer mais enxutos e mais musculosos. O seu consumo inicia‐se geralmente em idades jovens (durante ou logo a seguir à adolescência), predominantemente em indivíduos do sexo masculino.

Será que compensa?
Os esteroides anabolizantes estão associados a numerosos efeitos colaterais, sendo contraindicados para estimular condições atléticas. Esses efeitos são dose e período dependentes.
Nos homens, grandes doses de esteroides anabolizantes têm efeito de retroalimentação negativa sobre o hipotálamo e a adenohipófise, reduzindo os níveis de GnRH, LH e FSH. Como resultado, os testículos podem atrofiar, causando:

- infertilidade devido à oligospermia (são necessários de seis a 30 meses para que o homem volte à produção normal de espermatozoides);
- sensação de baixa libido (aumento da libido inicialmente e queda depois do uso repetido);
- impotência (aumento da frequência de ereções inicialmente, podendo levar à impotência com o uso prolongado).
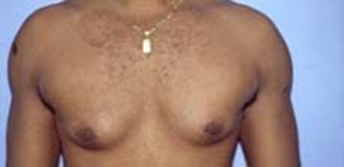
Outros efeitos secundários no sistema geniturinário masculino incluem ginecomastia (hipertrofia das mamas), devido à maior quantidade de hormônio androgênico convertido a estrogênio, tumores de próstata e dificuldade ou dor para urinar.

Mulheres que cronicamente recebem doses suprafisiológicas de andrógenos, podem apresentar efeitos virilizantes sendo alguns irreversíveis. Nelas, os esteroides anabolizantes promovem engrossamento da voz, hirsutismo (crescimento de pelos no corpo no padrão de distribuição masculino), acne, irregularidade menstrual, hipertrofia clitoriana, alteração da libido e atrofia das mamas.
Em ambos os sexos danos nos rins e no fígado, infarto do miocárdio e acidente vascular cerebral também estão entre os efeitos colaterais. Além disto, os esteroides anabolizantes causam mudanças de humor repentinas, geralmente em direção à raiva e à fúria intensas, além de estarem associados a quadros psiquiátricos como psicoses ou sintomas psicóticos, ansiedade e/ou pânico. Outras consequências do uso de esteroides anabolizantes no SNC incluem insônia, dores de cabeça e convulsões.

Mesmo assim, devido aos seus efeitos anabolizantes e à sua capacidade de queimar gorduras, adolescentes e adultos que treinam por razões estéticas apelam para a ajuda dessas substâncias, sem se importar com as consequências, que podem ser catastróficas. Os primeiros, devido à pressões dos patrocinadores e do lema: o que importa é vencer! Os demais, porque desejam ver seu corpo mudar da noite para o dia e se tornarem super-homens cobiçados pelas mulheres e invejados pelos homens. Não importa o motivo... Nas academias, alguns professores de ginástica despreparados "receitam" para seus "pupilos"; colegas e amigos usam. E o melhor: não aconteceu nada a eles ainda. Por que "comigo" irá acontecer?
Esse pensamento consegue cada dia mais reunir adeptos ao uso dessas drogas. Alguns mais prevenidos também se automedicam com medicamentos para o fígado, tentando evitar qualquer catástrofe incontrolável. De qualquer forma, fica a dica: usar esteroides anabolizantes é altamente desaconselhado pelos médicos, viola as regras da maioria das organizações atléticas e é ilegal sem receita médica.
Para maiores informações, consulte:
- CAMARGO, I.C.C.i; GASPAR, A.L.C.; FREI, F.; MESQUITA, S.F.P. Efeitos dos esteroides anabólicos androgênicos sobre o útero e parâmetros reprodutivos de ratas adultas. Rev Bras Ginecol Obstet 2009; 31(9): 453-460.
- CUNHA, T.S.; CUNHA, N.S.; MOURA, M.J.C.S.; MARCONDES, F.K. Esteroides anabólicos androgênicos e sua relação com a prática desportiva. Rev Bras Cienc Farm (RBCF) 2004; 40(2): 165-179.
- DARTORA, W. J.; WARTCHOW, K.M.; RODRIGUEZ ACELAS, A.L. O uso abusivo de esteroides anabolizantes como um problema de Saúde Pública. Rev Cuid [online] 2014; 5(1): 689-693.
- DE SOUZA, G.L.; HALLAK, J. Anabolic steroids and male infertility: a comprehensive review. BJU International 2011; 108: 1860–1865.
- GONZAGA, L.J.F. O uso de Esteroides Androgénicos-Anabolizantes em química terapêutica e o seu uso ilícito no mercado de venda paralelo. Monografia realizada no âmbito da unidade de Estágio Curricular do Mestrado Integrado em Ciências Farmacêuticas. Faculdade de Farmácia, Universidade de Coimbra, setembro/2016. Disponível em: <https://estudogeral.sib.uc.pt/handle/10316/48521> Acesso em 20/10/2021.
- KANAYAMA, G.; BROWER, K.J.; WOOD, R.I.; HUDSON, J.I.; POPE, H.G. Anabolic-androgenic steroid dependence: an emerging disorder. Addiction 2009; 104(12):1966-1978.
- ROCHA, M.; AGUIAR, F.; RAMOS, H. O uso de esteroides androgênicos anabolizantes e outros suplementos ergogênicos – uma epidemia silenciosa. Rev Port Endocrinol Diabetes Metabol (RPEDM) 2014; 9: 98-105.
Veja também:
- 'Chip da beleza': médicos alertam sobre o perigo desses implantes hormonais.